- neurologiepropraxi.cz - Infecții acute ale sistemului nervos central
- solen.sk - Procese intracraniene portante de etiologie infecțioasă, Petr Kaňovský a spol. (2020), Neurologie specială, Volumul I, Bolile infecțioase ale sistemului nervos
Abcesul cerebral: ce este și cum se manifestă? De ce apare o infecție a creierului?
Un abces este o cavitate plină de puroi în țesut. Se manifestă ca o inflamație circumscrisă și încapsulată. Cele mai frecvente bacterii care formează abcese sunt stafilococii și streptococii.
Cele mai frecvente simptome
- Malaise
- Tulburări de vorbire
- Durere de cap
- Sensibilitatea la lumină
- Creșterea temperaturii corpului
- Greață
- Capul se învârte
- Vedere dublă
- Febră
- Tinitus
- Orbire la un ochi
- Căderea pleoapelor
- Tulburări de concentrare
- Tulburări de conștiință
- Tulburări de dispoziție
- Încetinirea bătăilor inimii
- Crampe musculare
- Oboseală
- Tensiune arterială ridicată
- Confuzie
- Ritmul cardiac accelerat
- Vărsături
Caracteristici
Anumite tipuri de bacterii, ciuperci și paraziți se caracterizează prin capacitatea lor de a forma abcese. Cele mai frecvente bacterii care formează abcese sunt stafilococii și streptococii.
Puroiul este un lichid galben-verzui, gros și tulbure, care se formează prin acumularea de bacterii moarte, bacterii vii, globule albe moarte și resturi tisulare.
Formarea unui abces indică incapacitatea organismului de a distruge infecția, dar, în același timp, organismul este capabil cel puțin să limiteze inflamația. Prin urmare, abcesele se formează mai ales la pacienții cu imunitatea compromisă, în special componenta sa celulară.
Abcesul cerebral aparține infecțiilor intracraniene focale.
Focarul infecțios este localizat în țesutul cerebral, unde inflamația distruge direct parenchimul cerebral. Țesutul înconjurător răspunde la inflamație și opresiune prin formarea unei umflături mari (edem) a creierului.
În prezent, este o boală relativ rară.
În țările în curs de dezvoltare, însă, este de două ori mai frecventă, cu un risc ridicat de deces. În general, abcesul cerebral are o rată de mortalitate de 0-25%. Aceasta depinde de tipul de agent patogen infecțios, de imunitatea organismului și de oportunitatea diagnosticului.
Cauze
O sursă mai puțin frecventă de inflamație este un abces în cavitatea bucală, de exemplu, în cazul unei boli sau inflamații a dinților și a gingiilor.
În cazul în care inflamația pătrunde din urechea medie și sinusurile mastoide, abcesul va fi localizat în lobul temporal.
Dacă inflamația apare în sinusurile frontale și olfactive, se poate forma un abces în lobul frontal. Penetrarea din sinusurile paranazale va produce un abces în regiunea hipofizară.
O altă posibilitate este transmiterea prin sânge (cale hematogenă) de la un focar inflamator îndepărtat. Un astfel de focar poate fi un proces supurativ la nivelul plămânilor sau o endocardită infecțioasă (inflamație a mucoasei interne a inimii și a valvelor).
Cei mai tipici agenți bacterieni, parazitari și micotici sunt:
- Streptococcus
- stafilococi, în special Staphylococcus aureus
- Enterococi
- Enterobacteriaceae
- Pseudomonas
- Haemophillus
- Actinomicete
- Parazitul Toxoplasma gondii
- din ciuperci, în special Candida și Aspergilus
Persoanele imunocompromise sunt cele mai susceptibile la formarea abceselor.
Aceștia sunt pacienții cu boli maligne, cum ar fi hemato-oncologia, pacienții HIV pozitiv, persoanele tratate cu corticosteroizi, după transplant de țesuturi, cu diabet, cu neutropenie (număr scăzut de neutrofile, celulele care luptă eficient împotriva bacteriilor), cu arsuri extinse, cu tratament antibiotic cu spectru larg pe termen lung sau nou-născuți prematur sau copii cu defecte congenitale, de exemplu cardiace.
Un grup specific de pacienți sunt călătorii care provin din zone endemice ale lumii infestate cu paraziți. Cauza abcesului la această populație sunt larvele de tenie, amibele, flukes și altele.
Infecția se produce prin ingerarea de apă infectată sau de carne insuficient gătită.

simptome
- 70-80% raportează cefalee
- temperatură crescută, mai ales în stadiile incipiente, când abcesul nu este încă complet încapsulat
- greață
- vărsături
- rigiditate a gâtului
- criză de epilepsie
- tulburări de conștiință
- confuzie
- paralizie a membrelor sau a nervilor faciali
Anumiți agenți patogeni specifici produc alte simptome tipice.
Un exemplu este aspergiloza cerebrală, în care se formează mici cheaguri de sânge în vasele de sânge ale creierului, astfel încât tabloul clinic seamănă cu un accident vascular cerebral brusc. În acest caz, nu este prezentă nici febră, nici iritație meningeală.
Toxoplasmoza cerebrală se caracterizează prin simptome extrapiramidale care amintesc de boala Parkinson. Aceste simptome includ diverse mișcări involuntare, tremurături ale membrelor, rigiditate, mișcări lente, expresii faciale leneșe, vorbire lentă și tăcută și altele.
La pacienții seropozitivi și bolnavi de SIDA, simptomele pot fi inițial vagi și târâtoare. Acestea includ dureri de cap în creștere treptată, cu modificări de personalitate, comportament, dezinteres, somnolență, febră și scădere în greutate.
Diagnostic
Dacă este prezentă imunodeficiența, este posibil ca această triadă să nu fie exprimată pe deplin. Diagnosticul este confirmat prin imagistică, care este esențială în diagnosticul abcesului cerebral.
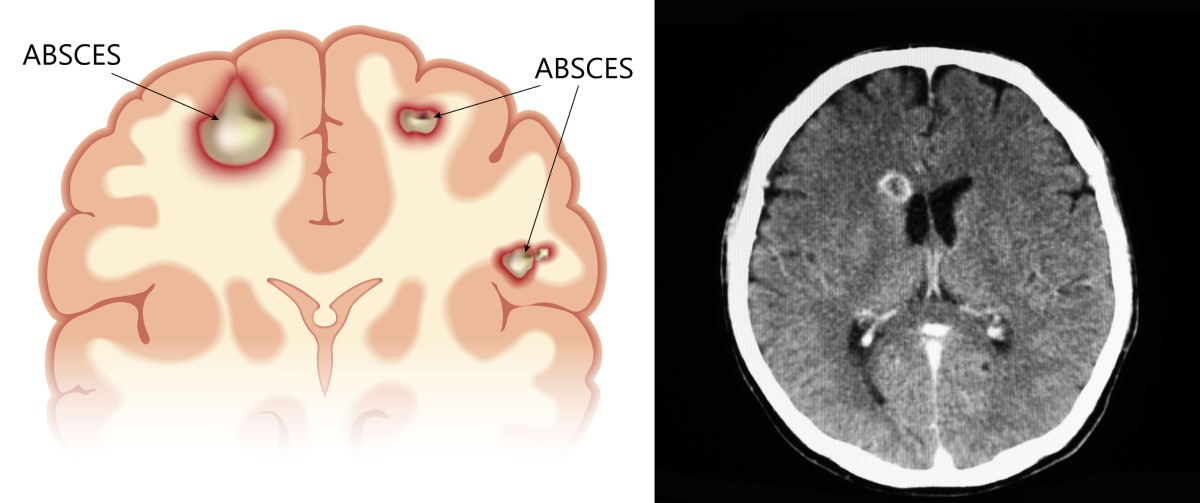
Este utilă o tomografie computerizată a creierului cu aplicarea de substanță de contrast iodată. Abcesul apare ca o leziune rotundă și întunecată, cu un inel luminos. În primul stadiu (cerebrita), este posibil ca inelul din jurul abcesului să nu fie încă vizibil.
Prezența edemului cerebral va apărea ca o întunecare extinsă a țesutului cerebral. Dacă se află într-un stadiu mai avansat, acesta provoacă opresiunea structurilor din jur și poate îndepărta centrele cerebrale importante și ventriculele, care se micșorează.
Imagistica prin rezonanță magnetică (IRM) a creierului oferă o imagine mai precisă a abcesului. Aceasta poate diferenția mai bine diferitele stadii ale abcesului, care pot să nu fie vizibile la CT. De asemenea, oferă o imagine bună a edemului cerebral.
O opțiune pentru un diagnostic avansat este puncția leziunii inflamate. Se folosește aspirația stereotactică țintită a abcesului, în care se prelevează o probă de puroi. După analiza microbiologică, se evaluează agentul bacterian prezent în abces. Tratamentul cu antibiotice poate fi apoi direcționat direct către acest agent inflamator.
Puncția lombară pentru a elimina lichidul cefalorahidian este contraindicată în acest caz. Este, prin urmare, nepotrivită. Presiunea intracraniană este crescută în cavitatea craniană prin prezența unui abces și a unei umflături. În acest caz, există riscul de herniere (dislocare) a părților cerebeloase prin deschiderea craniană inferioară în timpul puncției lombare. O astfel de complicație poate fi fatală.
În diagnosticul diferențial, cel mai important lucru este să excludem alte procese expansive care au loc în cavitatea craniană.
Tumoarea cerebrală, cum ar fi glioblastomul, sau răspândirea metastatică de la un cancer primar, toxoplasmoza, hematomul subdural (sângerare sub dura) sau hemoragia cerebrală intră în considerare.
Curs
Pe parcursul unei perioade de zile sau săptămâni, celulele cerebrale din centrul acestei inflamații locale mor treptat. Moartea (necroza) face ca țesutul solid să se transforme într-o masă lichidă. Acest proces se numește colaps.
Celulele imune din creier, astroglia și fibroblastele, răspund la această schimbare prin gruparea și acumularea în jurul inflamației și necrozei. Aceste celule limitează inflamația și formează o membrană în jurul leziunii, care poate avea o grosime de câțiva milimetri.
În acest fel se formează un abces matur.
În interiorul abcesului, există un conținut fluid format din celule cerebrale moarte, bacterii și globule albe.
Evoluția tabloului clinic poate varia de la simptome ușoare până la o infecție dramatică, cu temperaturi ridicate și constatări neurologice severe.
Aceste variații de evoluție se datorează faptului că pacienții imunocompromiși nu răspund în mod clasic la inflamație. Chiar și în cazul unei infecții extinse, este posibil ca aceștia să nu aibă o temperatură ridicată.
Cu toate acestea, chiar și indivizii sănătoși pot să nu aibă un sindrom inflamator pe deplin exprimat în cazurile în care abcesul este bine circumscris și separat de țesutul înconjurător.
Alte procese supurative la nivelul craniului
Orice proces infecțios, inflamator și expansiv în interiorul craniului este periculos în ceea ce privește dezvoltarea unui tablou clinic neurologic sever.
Empiemul subdural
Acesta este un proces purulent al mantalei care insistă asupra creierului. Puroiul se acumulează între dura mater și arahnoidă (arachnoid). În acest spațiu dintre ele, există un țesut conjunctiv rarefiat care permite infecției să se răspândească pe suprafețe mari și pe o distanță considerabilă.
La aproximativ jumătate dintre pacienți, transmiterea infecției se face prin sinuzită supurativă, în special din sinusul frontal, urechea medie sau procesul mastoidian.
Rareori, poate apărea ca o complicație a unui traumatism cu leziuni craniene, după o intervenție chirurgicală neurochirurgicală sau în meningita purulentă.
Tabloul clinic poate fi dublu.
În cursul acut, pacientul are febră mare, cefalee intensă și semne de creștere rapidă a presiunii intracraniene.
Prezente sunt:
- fenomene meningeale pozitive din cauza iritației meningeale
- Somnolență
- confuzie
- pierderea cunoștinței până la comă
- Poliomielită
- convulsii
- tulburări de echilibru
- tremurături ale membrelor
- tulburări de vorbire
În cazul în care empiemul subdural se dezvoltă în urma unui traumatism sau a unei intervenții neurochirurgicale, evoluția este mai lentă și mai târzie - de la subacută la cronică. Între intervenția chirurgicală sau traumatism și apariția simptomelor empiemului poate exista un decalaj de până la 19 zile.
Abcesul epidural
Apare din aceeași cauză și printr-un mecanism similar cu cel al empiemului subdural, dar în acest caz inflamația nu traversează dura mater. Ea se menține deasupra dura mater și sub osul cranian. Acest proces supurativ intracranian este mai localizat și mai puțin sever decât empiemul subdural.
Simptomele clinice nu sunt specifice. Ele se suprapun adesea cu simptomele sinuzitei sau otitei acute (sinuzită și otită medie).
Cel mai tipic simptom este durerea de cap, dar aceasta nu indică la început o infecție gravă în craniu. Apariția lentă a simptomelor semnificative se datorează și faptului că dura mater protejează eficient suprafața creierului.
Nu de puține ori se întâmplă ca un abces epidural să fie diagnosticat doar atunci când complicațiile sale sunt meningita supurativă sau abcesul cerebral.
Procedura de diagnosticare este aceeași pentru empiemul subdural și abcesul epidural. Standardul de aur este CT al creierului cu administrare de substanță de contrast și RMN al creierului.
Avantajul scanării prin RMN este capacitatea de a diferenția aceste procese purulente de depozitele sterile și de hemoragie.
Terapia implică un tratament antibiotic îndelungat, cu o durată de 3-6 săptămâni, și intervenție chirurgicală sau drenaj.
Aproximativ 5-7% dintre pacienți mor din cauza acestei neuroinfecții grave. Prognosticul este deosebit de slab pentru pacienții cu tulburări de conștiență și convulsii. Aproximativ ⅓ dintre pacienți au sechele permanente după depășirea infecției, care includ epilepsie sau paralizie reziduală a membrelor.
Cum se trateaza: Abcesul cerebral
Cum se tratează un abces cerebral? Tratamentul include antibiotice, operație
Arată mai multeAbcesul cerebral este tratat de
Abcesul cerebral este examinat de către
Alte nume
Resurse interesante
Recomandate