- webmd.com - Abces
- my.clevelandclinic.org - Abcesul
- sciencedirect.com - Abces de piele
- researchgate.net - Abcesul cutanat bacterian
- healthline.com - Ce cauzează un abces cutanat?
- prolekare.cz - Microbiota, imunitatea și bolile mediate imunologic
Abcesul cutanat: ce este, ce cauze și simptome de infecție a pielii?
Cei mai mulți pacienți sunt diagnosticați cu un abces asociat cu boli interne. Dar un abces ne poate afecta și pielea.
Cele mai frecvente simptome
- Durere de piele
- Febră
- Creșterea temperaturii corpului
- Erupție cutanată
- Insula
- Muguri
- Mâncărimi ale pielii
- Piele înroșită
- Winterreise
Caracteristici
Un abces cutanat este o infecție superficială necomplicată a pielii.
Tabelul următor oferă exemple de infecții cutanate complicate și necomplicate
| Infecții superficiale complicate ale pielii | Infecții cutanate superficiale necomplicate |
| Sindromul stafilococic al pielii descuamate (SSSS) | Furunkul |
| Defecte de presiune infectate | Furuncul |
| Ulcer în insuficiența venoasă cronică | Ecthyma |
| Infecție a piciorului diabetic | Foliculită |
| Limfangită | Abces |
| Erizipel | Impetigo |
| Hidradentis supurativa |
Vezi și:
Furuncul: Care sunt cauzele inflamației pielii? + Ce este un carbuncul?
Cauze
Dacă o boală infecțioasă a pielii se dezvoltă după expunerea la un microorganism depinde de:
- numărul de microorganisme
- doza infecțioasă
- structura
- procesele metabolice
- calitatea mecanismelor de apărare imunitară nespecifică și specifică, înnăscută și dobândită
Factorii implicați în colonizarea și înmulțirea cu succes a microorganismelor în organism includ:
- contactul cu pielea și cu membranele mucoase
- aderența la celula țintă
- lupta pentru și utilizarea factorilor nutriționali
- scăparea de mecanismele de apărare specifice
- pătrunderea în celulele și țesuturile gazdei
În prezent, există o creștere a bolilor de piele care sunt asociate cu disbioza. La o persoană sănătoasă, aceasta poate fi cauzată de tratamente topice neprietenoase, de produse cosmetice sau de lucrul cu produse de curățare.
În cele mai multe cazuri, manifestările bolilor de piele sunt legate de o anumită parte a corpului. Aceste părți ale corpului sunt caracterizate de o anumită compoziție bacteriană.
Fiecare persoană are o microflora unică.
Factori precum:
- diferențele geografice (variații în ceea ce privește radiațiile UV)
- ocupația
- alegerea îmbrăcămintei
- produse cosmetice
- umiditate ridicată
- temperaturi scăzute sau ridicate ale aerului
- radiațiile UV
Pielea este interfața dintre mediul înconjurător. Ea servește ca o barieră fizică care ne protejează corpul de atacul organismelor străine sau al substanțelor toxice.
Pielea este colonizată de o comunitate microbiană diversă (bacterii, ciuperci, virusuri și acarieni).
Aceste comunități microbiene trăiesc în diverse locuri de pe corpul uman (față, mâini, axile). Cele mai multe bacterii se găsesc în părul de pe cap, în pliuri și în zonele de transpirație crescută.
Un număr mai mic de bacterii se găsește în așa-numitele zone uscate (în spatele urechii).
Ce este microflora pielii?
Microflora pielii (microbiota) este principala componentă a protecției pielii. Aceasta interacționează cu sistemul imunitar natural. Împreună, acționează ca o barieră împotriva atacului agenților patogeni și împotriva creșterii excesive a agenților patogeni pe suprafața pielii.
Printre alte sarcini ale microflorei pielii se numără descompunerea transpirației și a sebumului, menținerea homeostaziei naturale a pielii și producerea de substanțe care ucid bacteriile. În acest fel, ne protejează pielea de apariția bolilor de piele.
Microflora pielii este alcătuită din genuri bacteriene din tulpinile Actinobacteria, Firmicutes și Proteobacteria. Aceste bacterii sunt legate de localizări specifice pe corpul uman.
Colonizarea fiziologică a pielii este compusă în principal din Staphylococcus epidermidis, specii de Propionibacterius, specii de Corynebacterium.
Pe locurile care sunt acoperite cu sebum, se găsesc în principal genuri de Propionibacterium lipofile.
Zonele umede ale pielii sunt locuite în principal de genurile Staphyloccocus și Corynebacterium.
Pe lângă bacterii, pe corpul nostru se găsesc și ciuperci din genul Malassezia. Acestea se găsesc în principal pe trunchi și pe brațe. Alte genuri de ciuperci se găsesc și pe picioare și, din acest motiv, diverse infecții se întâlnesc cel mai adesea pe picioare.
Comunitatea microbiană poate fi împărțită în 2 grupe:
- microbii rezidenți - un grup stabil de bacterii. Prezența lor pe corp este constantă. Sunt benefice pentru om (gazdă).
- microbi tranzitorii - contaminează în mod tranzitoriu pielea. Cantitatea și proporția lor depind de încărcătura microbiană a mediului înconjurător
Știați că...
Staphylococcus epidermidis reprezintă mai mult de 90% din flora cutanată. Staphylococcus aureus și bacterii de alte tulpini reprezintă restul de 10%.
Infecțiile cutanate sunt cauzate în principal de bacteriile Gram-pozitive. Staphylococcus aureus este cel mai frecvent agent patogen și este agentul cauzal al diferitelor boli de piele (celulită, abcese și infecții ale rănilor).
Streptococii din grupul A (Str. pyogenes) sunt agenții cauzali ai fasciitei necrozante. Streptococii din grupul B (Str. agalactiae) afectează în principal diabeticii.
Pseudomonas aeruginosa provoacă defecte ale piciorului. Apare în principal în boala arterială periferică, în plăgi înjunghiate și la pacienții care au fost supuși la hidroterapie.
Când aveți un risc crescut de a dezvolta un abces cutanat?
Factorii de risc pentru dezvoltarea unui abces cutanat includ:
- sistem imunitar slăbit
- Diabet
- tulburări metabolice
- boli cronice ale pielii (acnee, eczeme)
- fumatul
- obezitate
- contactul apropiat cu o persoană care are o infecție stafilococică
Factorii minori includ:
- viruși
- paraziți
- ciuperci
- tuberculoza
Vezi și:
Mucegai parazitar, candidoză: poate mucegaiul de pe piele să dăuneze organelor?
simptome
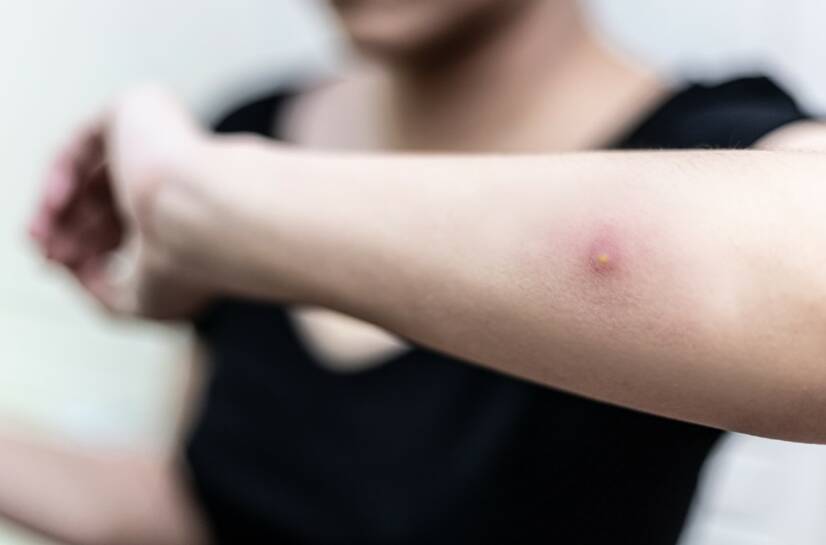
În unele cazuri, pot apărea și simptome generale:
- febră
- frisoane
- slăbiciune
- stare de rău
- lipsa poftei de mâncare
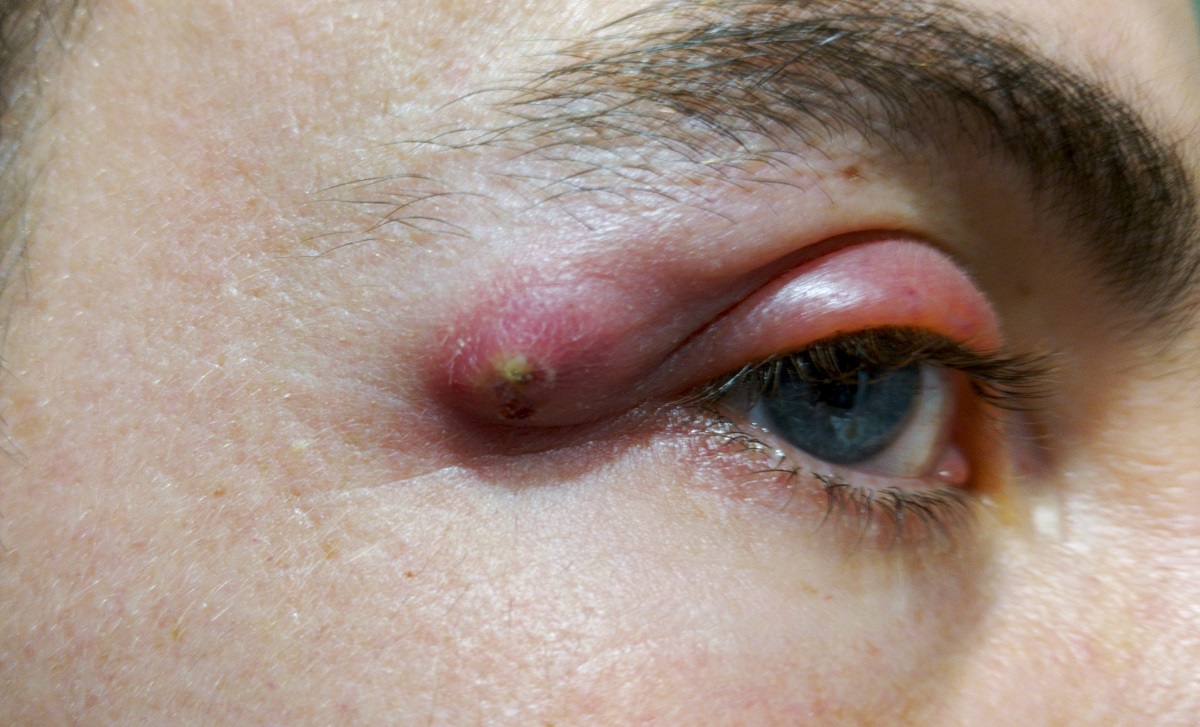
Intensitatea simptomelor depinde de localizarea abcesului. Dacă acesta este localizat sub piele, apare ca o umflătură dureroasă care supurează puroi.
Dacă este localizat în profunzimea corpului, acesta provoacă disfuncții ale organelor sau țesuturilor. În acest caz, pacientul are o temperatură corporală ridicată.
Un abces cutanat se poate forma oriunde pe piele. Locurile tipice includ:
- spate
- fața
- piept
- fese
În unele cazuri, un abces poate provoca complicații grave:
- febră
- ganglioni limfatici umflați
- răspândirea infecției în alte zone
- otrăvire a sângelui
- endocardită
- dezvoltarea de abcese multiple
- necroza țesutului în zona abcesului
- infecție osoasă acută
Diagnostic
Diagnosticul bolii se bazează pe:
- istoricul medical
- tabloul clinic
- starea generală a pacientului
- dovezile parametrilor inflamatori
Curs
Prognosticul bolii este incert, depinzând de mai mulți factori:
- starea generală a pacientului
- alte boli interne
- tratamentul precoce
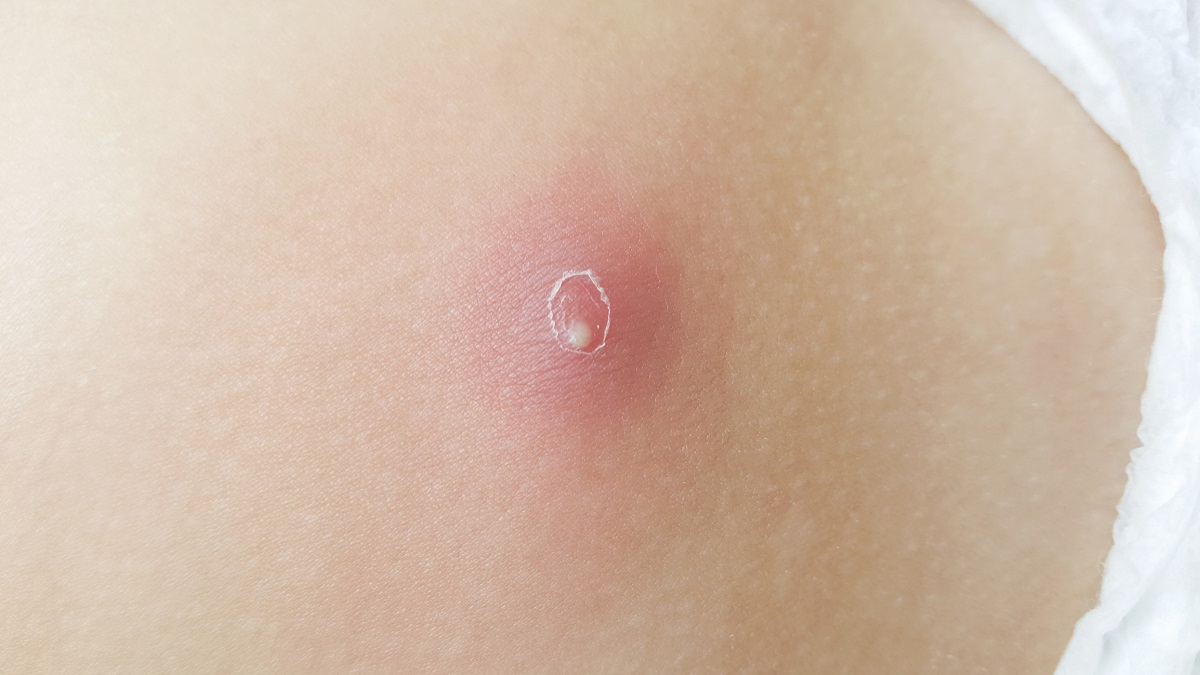
Cum se trateaza: Abcesul cutanat
Tratamentul abcesului cutanat: chirurgie, medicamente, antibiotice + topice
Arată mai multeAbcesul cutanat este tratat de
Alte nume
Resurse interesante
Recomandate