- ZAVORAL, Miroslav, Miroslav, ed. Mařatka's gastroenterology: pathophysiology, diagnostics, treatment. Praga: Charles University, Karolinum Publishing House, 2021. ISBN 978-80-246-5002-9.
- MARTÍNEK, Jan și Pavel TRUNEČKA. Gastroenterologie și hepatologie în algoritmi. Praga: Institutul de Hepatologie și Biochimie al CAS, v. v. i.: Maxdorf, [2021]. Jessenius. ISBN 978-80-7345-684-9
- solen.sk - Tratamentul inflamației intestinale nespecifice astăzi. Solen. doc. MUDr. Ladislav Kužela, CSc.
- medicinapropraxi.cz - Inflamația intestinală idiopatică din punctul de vedere al unui medic generalist.Medicină pentru cabinet. Petr Huvar, M.D.
- healthline.com - Tot ce vreți să știți despre IBS. Healthline. Jaime Herndon, MS, MPH, MFA.
Boala inflamatorie intestinală nespecifică, IBD: Care sunt tipurile și simptomele?

Inflamația intestinală nespecifică afectează mai ales persoanele tinere cu vârste cuprinse între 20 și 35 de ani. Incidența acestei boli este în continuă creștere. Principalii reprezentanți ai IBD sunt boala Crohn și colita ulcerativă. De ce apare inflamația și cum se manifestă aceasta?
Cele mai frecvente simptome
- Malaise
- Durere abdominală
- Dureri articulare
- Creșterea temperaturii corpului
- Crampe în abdomen
- diaree
- Erupție cutanată
- Balonare - flatulență
- Oboseală
- Înroșirea conjunctivelor
Caracteristici
Etiologia IBD este relativ necunoscută, dar prezintă o varietate de factori de risc pentru dezvoltarea sa.
Tipuri de inflamații, simptome, diagnostic, opțiuni de tratament, prevenție și multe alte informații interesante pot fi găsite în articol.
IBD: inflamație nespecifică a tractului intestinal
IBD implică o inflamație cronică idiopatică a intestinelor. Fenotipurile de bază sunt denumite boala Crohn ( CD ) și colita ulcerativă ( UC). În practica clinică, există un al treilea tip de inflamație intestinală, tranzitorie, dar nespecificată.
Prevalența acestei boli este în creștere. Ea afectează în principal persoanele cu vârste cuprinse între 20 și 35 de ani. Cu toate acestea, în ultimii ani, BII a apărut și la copii și la vârstnici.
Aproximativ 10% din cazuri apar înainte de vârsta de 18 ani.
Incidența bolii este ușor mai frecventă la sexul feminin. Din punct de vedere geografic, incidența este mai frecventă în nordul Europei, în Regatul Unit și în America de Nord.
Diviziunea de bază a IBD:
- Colita ulcerativă
- BoalaCrohn
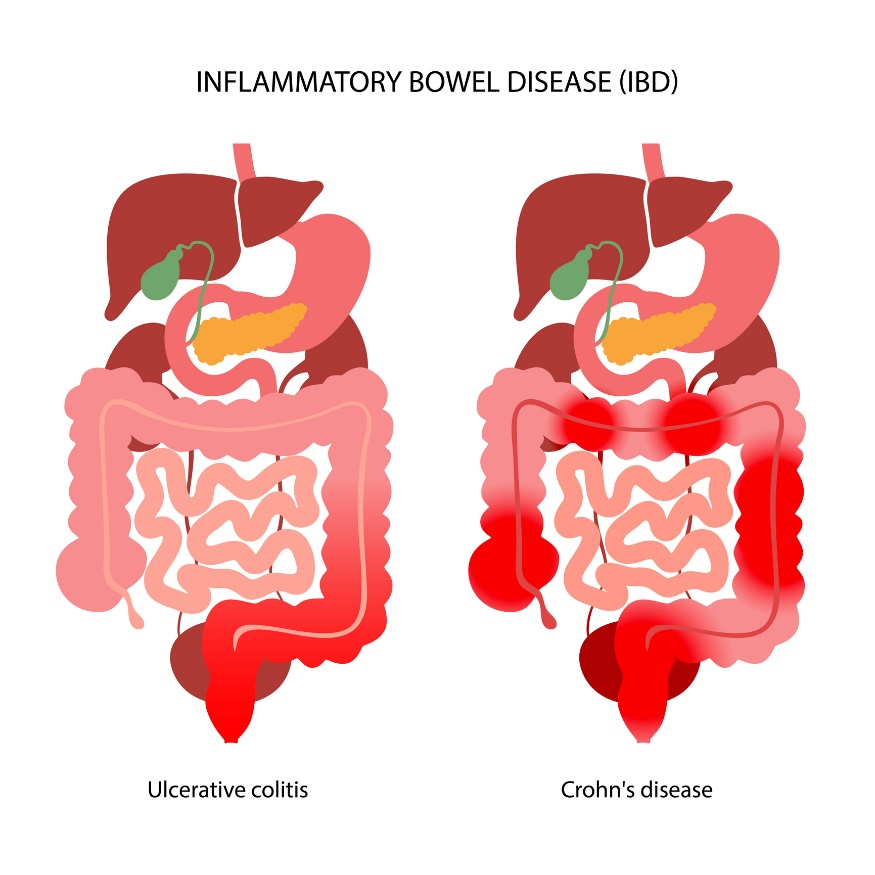
Colita ulcerativă este o inflamație nespecifică a mucoasei colonului. Boala afectează colonul în straturile sale mucoase și submucoase. Modificările inflamatorii sunt localizate la nivelul rectului și al colonului.
Boala Crohn este o inflamație care afectează toate straturile peretelui intestinal. Poate apărea în orice parte a tubului digestiv, de la cavitatea bucală până la rect. Regiunea ileocecală (intestinul subțire și gros) este cel mai frecvent afectată.
Cea mai mare diferență între boala Crohn și colita ulcerativă este localizarea inflamației. Spre deosebire de UC, CD poate afecta orice parte a tubului digestiv. Este o boală autoimună.
Reacția inflamatorie a IBD devine cronică deoarece este "întreținută" și recurentă în tractul digestiv. În funcție de stilul de viață și de tratament, boala are faze individuale asimptomatice, de repaus și acute exacerbate.
Astfel, inflamația intestinală nespecifică include 2 boli diferite pe tot parcursul vieții (UC și CD), caracterizate prin remisiuni (ameliorare) și recidive (deteriorare) ale afecțiunii.
Atât UC, cât și CD interferează cu digestia fiziologică și cu absorbția (asimilarea) corectă a nutrienților în organism.
Cauze
Este o combinație de factori intrinseci și extrinseci care duce la un proces inflamator care reapare spontan.
Așa cum sugerează și numele bolii, cauza nu este pe deplin înțeleasă. Rezultatele studiilor și cercetărilor indică prezența unor factori de risc sau declanșatori.
- Factorul de risc intern
- Factor de risc extern
Factor de risc intern
Factorii genetici și istoricul familial joacă un rol. Influențele genetice sunt importante datorită istoricului familial al bolii (incidență de aproximativ 15 ori mai mare a DC la rudele de gradul I). Co-apariția IBD cu alte boli genetice joacă, de asemenea, un rol.
IBD apare mai ales în țările dezvoltate din punct de vedere economic. Standardul ridicat de igienă din țările dezvoltate, combinat cu un sistem imunitar intestinal imatur, nu recunoaște antigenii din flora intestinală fiziologică și îi percepe ca fiind patogeni.
Din punct de vedere fiziopatologic, există o traducere greșită a antigenului de către limfocitele T. Antigenul tradus de enterocite (celule ale mucoasei intestinale) declanșează un răspuns inflamator. În termeni simpli, este vorba de o dereglare a răspunsului imunitar la bacteriile intestinale comune.
Factorul de risc extern
Experimentarea unor infecții intestinale frecvente sau severe, diverse boli gastrointestinale pot duce la o reacție inflamatorie a mucoasei intestinale la o persoană cu o predispoziție genetică.
O stare deficitară a microbiomului intestinal bacterian este discutată în prezent ca fiind un factor declanșator al IBD.
Mână în mână cu bolile gastrointestinale, utilizarea frecventă a antibioticelor și a medicamentelor antiinflamatoare puternice reprezintă un factor de risc.
SIBO: Ce este sindromul de supracreștere intestinală bacteriană? Simptomele...
Un stil de viață inadecvat sub forma stresului cronic, o dietă nesănătoasă și dezechilibrată și fumatul se numără printre principalii factori de risc externi.
O dietă cu un exces de zaharuri simple rafinate și o lipsă de proteine și fibre afectează compoziția microflorei intestinale, crescând astfel riscul de inflamație.
Rezumat al posibilelor cauze și factori declanșatori:
- Predispoziții genetice
- Răspuns defectuos al sistemului imunitar
- Infecții și boli intestinale excesive
- Dezechilibru al microbiomului bacterian intestinal
- Alimentație nesănătoasă bogată în zahăr rafinat
- Utilizarea frecventă a antibioticelor
- Stresul cronic
- Fumatul și alcoolul
simptome
Simptomele generale includ oboseală excesivă, slăbiciune generală și pierdere în greutate. Pierderea în greutate apare din cauza diareei și a absorbției intestinale slabe.
Sângerarea rectală, sângele în scaun și diareea sunt mai frecvente în cazul colitei ulcerative. Durerea abdominală este mai tipică pentru boala Crohn. Cu toate acestea, simptomele sunt similare.
Sunt posibile și manifestări extraintestinale, care apar ani mai târziu. Exemple sunt durerile articulare, artrita, leziuni hepatice, inflamații oculare și manifestări și boli ale pielii. Prin urmare, este necesară monitorizarea regulată a stării de sănătate de către un medic.
Complicațiile pe termen lung ale bolii inflamatorii intestinale includ un risc crescut de cancer colorectal (cancer de colon).
Rezumat al simptomelor bolii inflamatorii intestinale:
- Dureri abdominale
- Senzație de abdomen umflat
- Crampe la nivelul abdomenului
- Indigestie
- Diareea
- Nevoia de a elimina scaunul
- Pierdere în greutate
- Prezența mucusului și a sângelui în scaun
- Oboseală crescută
- Creșterea temperaturii corpului
Diagnostic
Medicul se concentrează în primul rând pe dietă, stilul de viață, bolile asociate și istoricul familial.
Se prelevează în mod obișnuit probe de sânge și de scaun. În IBD ușoare, analizele de laborator de bază pot fi normale. Importanța lor constă în excluderea altor boli. În formele mai extinse de IBD, pot fi detectate și modificări ale numărului de sânge.
Diagnosticul se face prin examinare endoscopică, inclusiv prin prelevarea de probe de mucoasă. Se determină tipul exact de BII și extinderea (localizarea) acesteia.
În timpul examenului endoscopic (gastroscopie, colonoscopie), atunci când este prezentă BII, se constată o imagine endoscopică tipică a mucoasei intestinale, care sângerează la atingere. Adesea sunt prezente ulcerații (ulcere).
Pot fi indicate și alte metode imagistice, cum ar fi CT (tomografie computerizată) și IRM (imagistică prin rezonanță magnetică).
Ca parte a diagnosticului extins, este important să se facă diferența între colita ulcerativă și boala Crohn. Dintre testele de laborator, testele de sânge pentru anticorpii p-ANCA și ASCA sunt deosebit de utile pentru diferențiere.
Curs
Evoluția bolii este descrisă în secțiunea privind simptomele.
Prevenirea IBD
În cazul predispoziției genetice și al bolilor autoimune, prevenirea nu este posibilă în majoritatea cazurilor. Cu toate acestea, factorii de risc externi pot fi eliminați. Aceștia sunt tocmai factorii legați de stilul de viață și de stilul de viață.
Este vorba în primul rând de alimentație, care trebuie să fie regulat sănătoasă și echilibrată. O dietă cu exces de zahăr simplu rafinat, lipsă de proteine și fibre solubile înrăutățește compoziția microflorei intestinale și crește riscul de boală inflamatorie.
Alcoolul și fumatul produselor din tutun sunt factori de risc pentru această boală, precum și pentru alte afecțiuni.
Deși sună ca un clișeu, stresul cronic zilnic este un potențial declanșator al multor boli și tulburări fizice și psihice din organism. De aceea, este indicat să regenerăm organismul, să avem un somn de calitate și să eliminăm stresul.
Este necesară prevenirea infecțiilor gastro-intestinale (și de altă natură) și tratarea lor amănunțită sub supravegherea unui medic. Prebioticele și probioticele sunt utile pentru a susține echilibrul bacterian al intestinului.
Tratamentul frecvent cu medicamente iritante, cum ar fi antibioticele, corticosteroizii, medicamentele antireumatice nesteroidiene sau contraceptivele hormonale reprezintă, de asemenea, un risc.
Prevenirea BII:
- O dietă echilibrată și nutritivă
- suficiente proteine și fibre în alimentație
- eliminarea zahărului rafinat din alimentație
- respectarea intoleranțelor și alergiilor alimentare
- eliminarea stresului zilnic
- eliminarea stresului fizic și psihologic
- regenerarea suficientă a organismului
- prevenirea infecțiilor gastrointestinale
- tratamentul infecțiilor sub supraveghere medicală
- utilizarea probioticelor și prebioticelor după boală
- neamânarea vizitei la medic în caz de probleme de sănătate
Cum se trateaza: Inflamația intestinală nespecifică - IBD
IBD opțiuni de tratament - Medicamente pentru boala inflamatorie intestinală?
Arată mai multeInflamație intestinală nespecifică este tratat de
Alte nume
Resurse interesante
Recomandate