- nemocnicasaca.sk
- wikiskripta.eu
- wikipedia.org
- urgmed.sk - STEMI
- kardioklub.biznisweb.sk
- mayoclinic.org - Atac de cord
- nejm.org - O comparație între angioplastia imediată și terapia trombolitică pentru infarctul miocardic acut
- health.harvard.edu - Atac de cord (Infarct miocardic)
Infarctul miocardic: de ce apare, care sunt manifestările atacului cardiac acut?

Infarctul miocardic sau chiar infarctul miocardic este o formă acută de boală coronariană. Ischemia (anemie) este rezultatul unui blocaj al unui vas coronarian care transportă sângele către celulele musculare ale inimii. Cauza principală este închiderea bruscă sau îngustarea prelungită a unui vas de sânge.
Cele mai frecvente simptome
- Durere de fotografiere între omoplați
- Malaise
- Dureri în piept
- Durere de fotografiere în degete
- Durere de fotografiere în umăr
- Spiritualitate
- Piele albastră
- Transpirație
- Greață
- Tensiune arterială scăzută
- Insula Lung
- Tulburări de conștiință
- Anxietate
- Încetinirea bătăilor inimii
- Slăbiciune musculară
- Presiune pe piept
- Oboseală
- Vărsături
- Tensiune arterială ridicată
- Confuzie
- Ritmul cardiac accelerat
Caracteristici
Dacă există o ischemie a celulelor mușchiului cardiac, este vorba de un atac de cord.
Cel mai adesea vă interesează: De ce apare și care sunt simptomele? Ce este un infarct transmural, există un infarct tranzitoriu? Care sunt limitările după un infarct și complicațiile sau riscurile acestuia? Ce înseamnă termenul de infarct de perete anterior, posterior/inferior?
Un infarct miocardic este un infarct acut celular necoagulat, de aceea este denumit și infarct acut al inimii (IAC).
În cazul în care celulele musculare cardiace rămân fără aport de sânge, hrană și oxigenare pentru o perioadă lungă de timp, are loc necroza (moartea lor). Această necroză apare în zona alimentată de vasul cardiac blocat.
Atacurile de cord se numără printre cele mai frecvente cauze de deces la nivel mondial.
Vasele cardiace sunt cele care alimentează cu sânge inima propriu-zisă. Ele mai sunt denumite și vase coronare sau coronariene. Într-un proces patologic de lungă durată apare binecunoscuta boală coronariană. La baza acesteia se află ateroscleroza.
Ateroscleroza este o boală degenerativă pe termen lung, în care peretele vasului se corodează, depunând grăsimi și leucocite. În timp, peretele vasului se rigidizează, îngustându-și transluciditatea (diametrul intern). În peretele arterial se formează și se depun plăci aterosclerotice. Consecința este afectarea fluxului sanguin și a circulației prin arteră.
În cazul în care această placă aterosclerotică se rupe, peretele vasului este perturbat. Ulterior, se depun trombocite. Acest lucru este cunoscut sub numele de tromboză intracoronariană. Această tromboză poate restricționa parțial sau complet fluxul sanguin către mușchiul cardiac.
Vasele de sânge aterosclerotice sunt cauza afectării alimentării cu sânge a inimii, în special atunci când mușchiul cardiac are o solicitare mai mare a alimentării cu sânge. Exemplele includ activitatea fizică, dar și stresul mental. Aceasta este atunci când volumul de muncă al inimii, sau ritmul cardiac, crește.
Dacă mușchiul inimii este insuficient angorjat, apare durerea toracică. Această durere este cunoscută și sub numele de angină pectorală (AP). Oamenii descriu adesea această durere ca fiind o presiune în piept sau chiar senzația că cineva stă pe pieptul lor sau ca și cum ar avea o piatră în piept.
În cazul anginei pectorale, adică a durerii toracice tranzitorii, durerea dispare de obicei în 15 minute. Dacă cauza a fost efortul, atunci este suficient să se oprească efortul și să se odihnească. Efortul poate fi fizic sau mental. De exemplu, alergatul, mersul rapid sau chiar mersul pe jos câțiva metri dacă vasul de sânge este grav afectat.
Un exemplu de stres psihologic este supărarea sau cearta.
Cu toate acestea, dacă durerea toracică durează mai mult de 15 minute, trebuie luat în considerare un atac de cord. Durerea nu se oprește nici măcar în repaus sau după administrarea de nitroglicerină. Dacă nu există pierderi de sânge, începe să se dezvolte necroza (moartea celulelor musculare).
Leziunile ischemice apar în doar 20 de minute. În acest stadiu, ele sunt încă reversibile, pot fi inversate. Cu cât celulele musculare ale inimii (cardiomiocitele) sunt mai mult timp nevindecate, cu atât leziunile sunt mai grave. După 2 ore, are loc infarctul celulelor și moartea lor, care este ireversibilă.
Rapiditatea cu care se produc leziunile ireversibile ale celulelor este individuală. Momentul poate fi influențat, de exemplu, de starea inimii sau de aportul coronarian colateral. Acesta este aportul către zona în care se produce ischemia de la un alt vas coronarian.
În cazul în care rezerva ischemică este epuizată, necroza mușchiului poate apărea după doar 20 de minute. Cu toate acestea, după 4-9 ore, apar leziuni masive ale mușchiului cardiac. Acest lucru este cunoscut sub numele de infarct transmural al mușchiului cardiac. Un infarct transmural al mușchiului cardiac afectează întreaga grosime a peretelui cardiac.
Întrebați: Există un infarct transmural sau un infarct cardiac ușor?
Nu există un atac de cord transmural. Persoana respectivă a fost pur și simplu norocoasă că, chiar și fără un diagnostic și un tratament adecvat, a supraviețuit fără consecințe grave sau deces. Oamenii mai numesc acest lucru un atac de cord ușor.
Dar nici măcar nu este atât de ușor. Celulele musculare ale inimii au murit și nu există niciun leac. Iar mușchiul mort nu funcționează.
Mușchiul deteriorat poate provoca apoi limitări.
Mergând mai departe...
Organismul nu poate repara celulele cardiace deteriorate, nu produce celule noi. Zona moartă se vindecă cu o cicatrice. Cicatricea este nefuncțională. Funcția inimii este redusă. Riscul este ca cicatricea să se rupă și să sângereze în pericard, ceea ce se numește tamponadă pericardică.
Informații interesante: Mușchiul cardiac, datorită dimensiunii sale, are cea mai mare cerere și consum de oxigen în comparație cu alte organe ale corpului. Inima lucrează continuu, fără oprire sau pauză timp de 24 de ore. În repaus, fluxul sanguin prin vasele inimii este de aproximativ 250 ml. Sub sarcină, fluxul sanguin poate crește de până la 5 ori.
Ce este sindromul coronarian acut?
Sindromul coronarian acut este un termen colectiv pentru angina instabilă, infarctul miocardic acut și moartea subită cauzată de blocarea unei artere cardiace. Sindromul coronarian acut este clasificat pe baza modificărilor de pe un ECG. Un ECG este o examinare a activității electrice a sistemului de conducere cardiacă.
Sindromul coronarian acut se împarte în:
- STEMI indică supradenivelarea ST pe ECG în infarctul miocardic.
- NON STEMI (NSTEMI) poate include două subunități:
- angina instabilă
- NSTEMI, infarct miocardic fără supradenivelare ST pe ECG
Dacă dorim să intrăm mai în detaliu, sindromul coronarian acut este împărțit în funcție de modificările ECG în STEMI și NON STEMI (NSTEMI).
Adică, în funcție de prezența sau nu a supradenivelării segmentului ST pe ECG în cazul STEMI și de existența unei ocluzii a vaselor coronare.
Sau...
supradenivelarea segmentului ST pe ECG nu este prezentă în cazul NON-STEMI. Se păstrează cel puțin parțial alimentarea cu sânge a mușchiului cardiac.
+
Un pacient cu STEMI este indicat pentru terapie primară de reperfuzie (angioplastie) într-un centru de cardiologie. De preferință în termen de 12 ore de la debutul simptomelor.
Gestionarea ulterioară a pacientului de către serviciile medicale de urgență este: Transportul ideal al pacientului de la depistarea prezenței supradenivelării ST pe ECG (diagnosticul STEMI) și momentul sosirii la centrul cardiac = 90 de minute - mai precis 90 + 30 de minute (intervalul la centrul cardiac) = 120 de minute de la depistarea STEMI până la internarea în centrul cardiac.
În cadrul sindromului coronarian acut includem trei subunități:
- angina instabilă este o ischemie (fără coagulare) a mușchiului cardiac
- poate apărea în repaus, fără efort sau alt factor
- angină agravată sau alterată în cazul anginei stabile existente
- infarctul miocardic este moartea mușchiului cardiac care se produce în doar 15-20 de minute fibroza miocardică
- moartea definitivă a celulelor musculare cardiace are loc în 9-12 ore de la închidere
- moartea subită este definită ca fiind decesul survenit în decurs de o oră de la debutul problemei
- până la 70% din decese se datorează bolii coronariene
- poate fi prima manifestare a bolii
Putem întâlni și alte denumiri ale infarctului miocardic. Și anume infarct transmural, netransmural sau infarct Q și infarct non-Q. Împărțirea între STEMI și NSTEMI este de mare importanță în managementul medical ulterior.
În cazul infarctului miocardic, putem observa, de asemenea, o divizare în funcție de zona afectată a inimii. Localizarea este determinată de vasul afectat. Principalele sunt arterele coronare dextra (ACD) și artera coronară sinistra (ACS) (arterele coronare dreaptă și stângă). Aceste două artere principale se ramifică direct din aortă. Ele se ramifică ulterior în artere coronare mai mici.
Alte vase coronariene includ:
- arteria coronaria dextra - ACD
- arteria coronaria sinistra - ACS
- ramus interventricularis anterior - RIA
- ramus interventricularis posterior - RIP
- ramus circumflexus - RCx
- ramus marginalis sinister - RMS
- ramus coni arteriosi - Rco
- ramus nodi sinuatrialis - Rns
- ramus posterolateralis dexter - RPLD
- ramus diagonalis (lateralis) - RD
Tabelul prezintă distribuția infarctului miocardic în funcție de regiune
| Tipul de infarct miocardic | Descriere |
| Peretele anterior | sau chiar antero-septal atunci când este implicat bazinul vaselor RIA |
| Anterolateral | IM se lovește de bazinul RIA |
| Lateral | Artera laterală poate fi afectată: RCx, RD, RMS, RPLD |
| Inferioară | Denumite și vase diafragmatice: ACD și RCX |
| Peretele posterior | atinge vasul RCx |
| Ventriculul drept | Artera coronariană ACD afectată |
Cauze
În cele mai multe cazuri, ateroscleroza este responsabilă de anemie miocardică.
Placa aterosclerotică din peretele vasului se rupe (ruptura plăcii aterosclerotice). Plachetele se depun pe peretele vasului deteriorat și apare tromboza intracoronariană (trombus în patul vascular).
Acest tromb determină îngustarea vasului de sânge (diametrul intern al acestuia). Consecința este reducerea fluxului sanguin către restul arterei.
În cazul unei tromboze mai mari, artera coronariană se oclude și fluxul sanguin se oprește complet. Acest lucru duce la ischemie (lipsa de sânge) după 15-20 de minute.
În aproximativ 2 ore, are loc moartea ireversibilă (necroza) a celulelor cardiace nevindecate.
Cauzele de restricție până la încetarea completă a fluxului sanguin prin vasele coronare sunt:
- ateroscleroza cu tromboză
- spasm al vaselor de sânge - vasoconstricție, chiar și ca urmare a ingestiei de cocaină
- arterita (inflamația unui vas de sânge)
- embolizare
- tromboză fără ateroscleroză
Cu restricționarea parțială a fluxului sanguin prin vas (trombocluzie neocluzivă), apare angina instabilă sau NSTEMI. Această formă poate să nu aibă manifestări clinice decât în momentul solicitării crescute a mușchiului cardiac.
În cazul în care vasul este ocluzionat complet de un tromb (tromb ocluziv), consecința este STEMI sau moartea cardiacă subită.
STEMI sau, de asemenea, infarctul miocardic acut are simptomele sale tipice.
În unele cazuri, acesta poate fi și atipic sau asimptomatic.
În multe cazuri, moartea cardiacă subită este primul simptom al bolii la o persoană anterior sănătoasă.
Cunoaștem câțiva factori de risc care duc la infarct miocardic acut. Aceștia sunt:
|
|
simptome
Trebuie să fi auzit de o persoană care a depășit un infarct miocardic și nici măcar nu a știut acest lucru.
Termenul de sindrom coronarian acut include și moartea cardiacă subită. Moartea cardiacă este o complicație gravă a unui infarct. Și este foarte îngrijorător faptul că, în unele cazuri, este primul semn al bolii la o persoană sănătoasă până atunci.
Moartea cardiacă subită apare imediat după închiderea unui vas coronarian sau în decurs de o oră de la debutul dificultății.
Simptomele infarctului miocardic în tabel
|
|
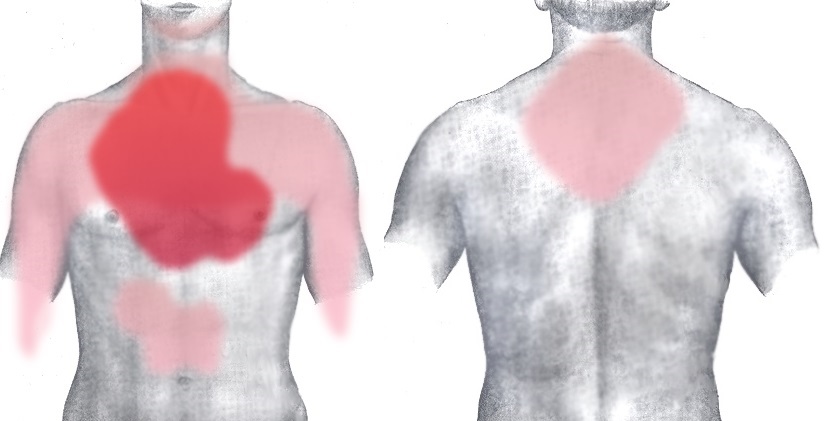
Variabilitatea simptomelor depinde de localizare, de gradul de afectare a mușchiului cardiac și de zona de sânge a inimii închisă.
În mod alarmant, până la 45% dintre persoanele cu infarct miocardic mor în decurs de 4 ore de la debutul problemei.
Jumătate dintre decese au loc în afara unei unități sanitare. La tineri, riscul se datorează în principal antecedentelor familiale și predispoziției genetice, tulburărilor lipidelor din sânge, diabetului și abuzului de cocaină.
Prognosticul și supraviețuirea persoanei afectate depind de amploarea infarctului miocardic, dar și de recunoașterea precoce a problemei și de un tratament de specialitate precoce. Tratamentul la domiciliu și chiar terapiile alternative nu ajută.
Complicațiile infarctului miocardic
Doar ischemia mușchiului cardiac amenință grav sănătatea și viața unei persoane. În plus, în cazul infarctului pot apărea și diverse complicații. Insuficiența cardiacă stângă duce la insuficiență cardiacă în partea stângă până la șoc cardiogen. Aceasta duce la dificultăți de respirație și edem pulmonar.
Edemul pulmonar este o umflătură a plămânilor care rezultă din insuficiența ventriculară stângă. Sângele se acumulează în fața ventriculului stâng. Lichidul din vasele de sânge pătrunde în plămâni. Acest lucru se manifestă de obicei prin dificultăți de respirație și respirație șuierătoare la respirație.
Ischemia mușchiului cardiac are ca rezultat diverse modificări biochimice și perturbarea metabolismului celular. Pot apărea, de asemenea, aritmii cardiace. Fibrilația ventriculară este gravă. Embolizarea sistemică reprezintă, de asemenea, un risc, de exemplu la nivelul creierului (atunci când are loc un accident vascular cerebral) sau al rinichilor.
Alte riscuri includ anevrismul, defectul septal ventricular, defectele valvulare, precum și ruptura peretelui cardiac și tamponada pericardică ulterioară.
Diagnostic
Bineînțeles, durata tulburărilor este importantă.
Simptomele tipice conduc la diagnosticare. În cazul unui atac de cord, există și alte simptome asociate care pot contribui la sugerarea faptului că pacientul are un atac de cord. Dacă cauza problemei este un atac de cord sau o altă boală este evaluată de un profesionist din domeniul sănătății.
De aceea, este important să apelați serviciile de urgență atunci când apar simptomele. Durerea toracică poate ascunde diverse diagnostice, cum ar fi:
- disecție aortică
- embolie pulmonară
- pleurezie
- reflux gastro-esofagian sau esofagită
- boală gastrică și duodenală ulcerativă
- atac de panică și anxietate
- probleme ale coloanei vertebrale
Profesioniștii din domeniul sănătății efectuează, de asemenea, investigații, cum ar fi ECG. ECG este principala metodă de investigație utilizată pentru a diagnostica infarctul miocardic acut. Această investigație evaluează dacă este vorba de un infarct miocardic de tip STEMI sau NSTEMI. Acest lucru este important în strategia de tratament ulterioară. O persoană cu un infarct miocardic de tip STEMI este trimisă pentru tratament de reperfuzie primară la un centru de cardiologie.
Testarea ECG este disponibilă în serviciile de ambulanță, care este o componentă a asistenței prespitalicești și de urgență, în asistența medicală primară de către un medic de familie (nu toți medicii de familie au ECG-uri) și, de asemenea, în ambulatoriul unui medic internist sau cardiolog.
În cazul în care nu este clar dacă este vorba de un infarct miocardic, se poate adăuga o prelevare de sânge. Se evaluează parametrii sanguini de bază, dar mai ales troponina. În cazul necrozei, troponina este eliberată de celulele necrotice ale mușchiului cardiac.
Managementul prespitalicesc al sindromului coronarian acut
Înainte ca o persoană cu sindrom coronarian acut să fie internată în spital, trebuie asigurat un management pre-spitalicesc adecvat. Acesta depinde, desigur, de situație. Persoana poate fi acasă, pe stradă sau în ambulatoriul unui medic de familie sau al unui specialist.
Dar lucrul important este următorul:
- diagnosticarea rapidă
- tratament precoce
- trimiterea pacientului la un centru de cardiologie sau la spitalul potrivit
Tabelul oferă informații despre sindromul coronarian acut
| Sindromul coronarian acut | |||
| TIP | STEMI | NSTEMI | Angină instabilă |
| Istoric | Durere toracică | durere toracică | durere toracică |
| Sunați la serviciile de urgență | |||
| ECG | Supraînălțare ST proaspăt LBBB sau bloc bifascicular | Depresie ST Modificări ale undei T | Depresie ST Modificări ale undei T |
| Biochimie | Troponină pozitivă | troponină pozitivă | troponină negativă |
| Tratament | Tratament precoce acid acetilsalicilic acid ticagrelor sau prasugrel sau clopidogrel heparină nu se administrează nimic i.m. | nu se administrează nimic i.m. | nu se administrează nimic i.m. |
| Indicații | Terapie primară de reperfuzie timp de centru cardiac în termen de 120 de minute, dar în mod optim în termen de 90 de minute de la diagnosticul ECG de STEMI | Spitalul | Spital |
| Trimiterea pacientului depinde în principal de diagnosticul STEMI, dar și de timp. Dacă există un timp îndelungat de la diagnosticul ECG până la sosirea la centrul cardiac, se alege o altă conduită de tratament, și anume fibrinoliza în ambulanță sau în spital. | |||
| RESUSCITARE CARDIO-RESPIRATORIE în caz de stop circulator brusc compresii toracice imediate utilizarea unui defibrilator extern automat cea mai frecventă cauză a stopului circulator este o tulburare a ritmului cardiac, și anume tahicardia ventriculară și fibrilația | |||
| Atenție: recunoașterea precoce a simptomelor sindromului coronarian acut este foarte importantă pierderea de timp poate întârzia tratamentul adecvat al infarctului miocardic complicații medicale și chiar moarte subită | |||
Angioplastie
Tabelul enumeră intervalele de timp importante în sindromul coronarian acut
| Denumire | Interval de timp ideal | Descriere |
| Debutul tulburărilor la ECG | în decurs de 10 minute | este timpul ideal după diagnosticul de infarct miocardic acut atenție la neglijarea dificultăților de către persoana afectată sau medic înrăutățește strategia de tratament crește riscul de complicații |
| ECG - tromboliză (ac) | în termen de 30 de minute | dacă nu se încadrează în intervalul de timp recomandat de centrul cardiologic întârzierea diagnosticului |
| ECG | până la 120 de minute în mod optim până la 90 de minute | intervenția în centrele cardiace menționată și ca interval ECG-balon de la diagnosticul STEMI pe ECG până la sosirea la centrul cardiac |
| ECG în cazul infarctului miocardic anterior extins | în termen de 90 de minute în mod optim în termen de 60 de minute | |
| ECG - angiografie coronariană după tromboliză | 3-24 de ore | |
| Timpul total de ischemie este timpul scurs de la debutul simptomelor până la introducerea balonului în vasul afectat și ocluzia acestuia | ||
Curs
Cum ar fi localizarea și extinderea vaselor afectate, zona de ischemie, starea actuală a inimii, precum și prezența unei alimentări colaterale cu sânge.
Infarctul miocardic poate avea un curs tipic.
În unele cazuri, el se manifestă atipic. Există chiar cazuri în care este asimptomatic (ascuns).
Evoluția tipică se caracterizează prin durere în spatele sternului sau în piept. Durerea poate fi nespecifică, caz în care este denumită disconfort toracic. Cu toate acestea, poate fi, de asemenea, apăsătoare, usturătoare sau înțepătoare. Persoana descrie senzația ca fiind ca și cum cineva ar sta pe pieptul său sau ca și cum ar fi o piatră așezată pe pieptul său.
Durerea este într-un singur loc, dar adesea se îndreaptă spre umeri, brațul stâng, gât sau maxilar, sau între omoplați. Ischemia cardiacă durează mai mult de 15-20 de minute, astfel încât durerea persistă. Aceasta nu răspunde la nitrați sau la analgezicele convenționale.
Există dificultăți de respirație, paloare, transpirație. Se poate resimți teamă de moarte și anxietate. Dacă aceste simptome apar împreună sau în diverse combinații, nu există, desigur, niciun motiv pentru a aștepta pentru a vedea dacă disconfortul încetează. Este nevoie de ajutor imediat.
În cazul unui atac de cord, poate exista o tulburare a ritmului cardiac, palpitații. Dar pot exista și alte dificultăți neurologice sau o deteriorare a stării psihologice, cum ar fi confuzia. În acest caz se suspectează o embolizare a vaselor de sânge ale creierului, adică un accident vascular cerebral.
Persoana își poate pierde cunoștința pentru scurt timp, dar apoi își recapătă cunoștința. Tulburarea stării de conștiență poate fi cauzată și de un stop circulator. Acesta este adesea rezultatul fibrilației ventriculare sau al tahicardiei. În acest caz, este importantă recunoașterea și inițierea compresiilor toracice.
Dacă un defibrilator extern automat este la îndemână, acesta trebuie utilizat.

Infarctul cardiac este una dintre cele mai frecvente cauze ale morții subite, în ciuda unei rețele bune de asistență prespitalicească și a disponibilității centrelor de cardiologie. Moartea cardiacă subită apare imediat sau în decurs de 1 oră de la debut. Este adesea primul simptom la o persoană încă sănătoasă.
Primul ajutor pentru infarctul miocardic
Infarctul miocardic este o afecțiune acută și amenință sănătatea și viața unei persoane. Prin urmare, este necesar să recunoaștem din timp simptomele tipice și să reacționăm imediat. Dacă observați aceste simptome, trebuie să acționați rapid.
Recunoașterea timpurie și tratamentul prompt sunt importante pentru starea viitoare a inimii și pentru funcția acesteia.
Primul ajutor:
- Așezați victima confortabil, sprijinind-o de ceva, cum ar fi podeaua sau un perete.
- fiți alături de el
- liniștiți-l
- Este interzis să mâncați sau să beți
- este interzis fumatul și consumul de alcool
- trebuie să se apeleze imediat la serviciile medicale de urgență
- în mod ideal, administrați-i un medicament care conține acid acetilsalicilic, cum ar fi anopirina, aspirina, acilpirina, în doză de 400 mg
- aveți grijă la alergii
- dacă persoana suferă de boală coronariană sau a avut deja un atac de cord
- acesta trebuie să ia imediat acid acetilsalicilic.
- dacă i se prescrie nitroglicerină sau alt nitrat (spray)
- fiți atenți când administrați nitroglicerina - tensiunea arterială trebuie să fie peste 100 sau riscați colapsul și pierderea cunoștinței
- nitrații nu trebuie utilizați dacă o persoană a luat sildenafil (viagra și produse similare) în decurs de 48 de ore
- până la sosirea serviciilor de urgență, trebuie monitorizată starea persoanei afectate
- nu uitați că, mai ales în perioadele de căldură extremă, riscul de complicații poate fi mai mare
- în cazul în care circulația RCP este oprită, sunați din nou la linia telefonică a serviciilor medicale de urgență - operatorul va indica procedura corectă
- în cazul în care este disponibil un defibrilator extern automat, utilizați-l
- resuscitare cardio-respiratorie până la sosirea ajutoarelor
Statistici înfricoșătoare și posibilități de prevenire
Statisticile privind această boală cardiacă sunt destul de grave și înfricoșător de surprinzătoare. Peste 17 milioane de persoane mor anual din cauza infarctului miocardic în întreaga lume. Practic, acest lucru înseamnă că cineva moare din cauza unui infarct miocardic în fiecare minut în Europa.
De aceea, nu trebuie să subestimăm boala. Cifrele ridicate se datorează, de asemenea, unui stil de viață precar și unor alegeri greșite în ceea ce privește stilul de viață. Așadar, prevenția este mai importantă ca niciodată. Care sunt factorii de risc pentru infarctul miocardic și care sunt preventivi?
Următorul tabel oferă o scurtă prezentare generală a răspunsurilor:
| Factor | Influența asupra apariției unui atac de cord |
| Tensiune arterială ridicată și colesterol ridicat | Influența riscului |
| Fumatul și consumul excesiv de alcool | Factor de risc |
| Diabetul, supraponderabilitatea și obezitatea | Factor de risc |
| Antecedente familiale | influența riscului |
| Fructe și legume în fiecare zi | efect preventiv |
| Efectuarea de exerciții fizice suficiente în fiecare zi | efect preventiv |
| Menținerea colesterolului și a tensiunii arteriale | efect pozitiv |
| Regimul adecvat de băutură | influență pozitivă |
| Evitarea alimentelor grele și grase | Influență pozitivă |
| Controale preventive | efect preventiv |
| Tratamentul factorilor de risc | efect preventiv |
Cum se trateaza: Infarct miocardic
Care este tratamentul pentru atac de cord? Serviciul de ambulanță, medicamente și intervenții
Arată mai multeVideo despre ce se întâmplă în timpul unui atac de cord?
Infarct miocardic este tratat de
Infarct miocardic este examinat de către
Alte nume
Resurse interesante
Recomandate