- solen.sk - Diagnosticul osteoporozei, Zdenko Killinger et al.
- solen.sk - Osteoporoza secundară, Soňa Tomková și Danica Telepková
- solen.sk - Osteoporoza și calitatea vieții, Lucia Masaryková et al.
- solen.sk - Tratamentul farmacologic al osteoporozei, Daniel Čierny et al.
- casopisvnitrnilekarstvi.cz - Osteoporoza la femeile aflate în premenopauză, Juraj Payer et al.
- prolekare.cz - Influența vitaminei K asupra sănătății musculo-scheletice la femeile aflate la postmenopauză, Jan Rosa și Mária Stančíková.
- nia.nih.gov - Osteoporoză
- medicalnewstoday.com - Ce trebuie să știți despre osteoporoză, Brenda B. Spriggs
- accessmedicine.mhmedical.com - Osteopenia, Paul A. Fitzgerald
- ncbi.nlm.nih.gov - Osteopenia, Matthew Varacallo et al.
- pubmed.ncbi.nlm.nih.gov - Osteoporoza postmenopauză: cele mai recente orientări, Rod Marianne Marianne Arceo-Mendoza.
- josr-online.biomedcentral.com - Prevalența globală a osteoporozei în lume: o revizuire sistematică cuprinzătoare și o meta-analiză, Nader Salari et al.
- science.org - Metabolismul osos și originea evolutivă a osteocitelor: aplicație nouă a tomografiei FIB-SEM, Yara Haridy et al.
- ncbi.nlm.nih.gov - Osteoblast-Osteoclast communication and Bone Homeostasis, Jung-Min Kim et al.
- medicalnewstoday.com - Contribuie cafeina la osteoporoză, Jessica Caporuscio
OSTEOPOROZA: Când oasele slăbesc și tratamentul este dificil. Care sunt cauzele, simptomele și consecințele + sfaturi de prevenire?

Osteoporoza provoacă slăbirea și fragilitatea oaselor. Este o boală silențioasă și care se dezvoltă treptat. Cine este expus riscului? Care sunt simptomele și tratamentul?
Cele mai frecvente simptome
- Malaise
- Dureri în piept
- Dureri articulare
- Durere la nivelul membrelor
- Dureri nervoase
- Cocoașa
- Dureri osoase
- Rigiditate musculară
- Fractura patologică
- Dureri de spate
- Subțierea oaselor
- Oboseală
Caracteristici
Osteoporoza este una dintre cele mai răspândite afecțiuni ale sistemului de susținere. Aceasta provoacă slăbirea și fragilitatea oaselor în așa măsură încât chiar și mișcarea sau efortul normal poate provoca o fractură.
Este o boală silențioasă și progresivă care reduce semnificativ calitatea vieții.
Deoarece tratamentul osteoporozei este complex, este important să fim atenți la prevenție și la depistarea precoce.
Cine este expus riscului de osteoporoză, care sunt simptomele și ce (nu) trebuie să faceți dacă dezvoltați boala?
Elementele de bază ale osului sunt celulele osoase și o substanță intercelulară - matricea osoasă.
Matricea osoasă este formată dintr-o rețea de colagen, proteine necolagenoase și materie minerală reprezentată în principal de calciu. Într-o măsură mai mică, materia minerală este formată și din fosfor și magneziu.
Osteoporoza este o boală caracterizată prin pierderea semnificativă a matricei osoase, creșterea fragilității osoase și, în consecință, un risc ridicat de fracturi.
În 1830, patologul francez Jean Lobstein a descoperit că fiecare os are pori. De asemenea, el a observat diferențe marcante în ceea ce privește dimensiunea acestor pori, în special la femeile în vârstă. El a numit oasele care aveau pori mai mari ca fiind poroase. El a numit boala osteoporoză (osteo = os, porosis = poros).
Afectează într-adevăr doar femeile?
Nu.
Deși osteoporoza este puțin mai frecventă la femei, bărbații nu fac excepție.
Se poate face o distincție în funcție de ceea ce a cauzat osteoporoza:
- Osteoporoza primară
- osteoporoză secundară
1. Osteoporoza primară
Osteoporoza primară este mult mai frecventă decât osteoporoza secundară. Ea este asociată cu modificări ale metabolismului osos datorate îmbătrânirii naturale a organismului.
Suntem familiarizați cu osteoporoza primară:
- un tip numit postmenopauză, care apare numai la femeile după menopauză
- tipul senil, care poate afecta și bărbații, cel mai frecvent după vârsta de 70 de ani
Persoanele scunde și slabe sunt mai expuse riscului de a dezvolta osteoporoză, deoarece au în mod natural mai puțină masă osoasă. Pierderea osoasă poate apărea mai rapid ca urmare a îmbătrânirii.
2. Osteoporoza secundară
Osteoporoza secundară nu este legată de îmbătrânirea naturală și, prin urmare, poate apărea la persoanele tinere, indiferent de sex.
Ea este cauzată de diverși factori care afectează indirect (secundar) metabolismul osos.
Tabelul următor enumeră principalii factori care influențează dezvoltarea osteoporozei secundare
| Factori determinați genetic | Mutații în genele pentru colagen, vitamina D, receptori de estrogen etc. |
| Factori de mediu | Radiații ionizante, influențe de mediu |
| Utilizarea pe termen lung a anumitor tipuri de medicamente | Corticosteroizi, antiacide (inhibitori ai pompei de protoni), citostatice, heparină, hormoni tiroidieni în doze mari, metotrexat, acetat de medroxiprogesteron, tiazolidinedione, litiu, inhibitori selectivi ai recaptării serotoninei (SSRI), antiepileptice etc. |
| Boli cronice | Hipogonadism, hiperparatiroidism, hipertiroidism, diabet zaharat de tip I și II, hipercorticalism, acromegalie, hemocromatoză, boli reumatice, nefropatie, homocistinurie, boli intestinale cronice (colită ulcerativă, boala Crohn, boala celiacă, intoleranță la lactoză), tulburări hematopoietice, fibroză chistică, ciroză hepatică, boală renală cronică, cancer etc. |
| Stres excesiv prelungit asupra organismului | Sporturi de vârf, stres nejustificat |
| Stil de viață, deficiențe nutriționale | Alcool, nicotină, consum excesiv de cofeină, alimentație de proastă calitate, tulburări alimentare, sedentarism |
Un tip de osteoporoză mai puțin frecventă este osteoporoza juvenilă. Aceasta apare la copii și adolescenți, fără un factor cauzal cunoscut. La adulții tineri, așa-numita osteoporoză idiopatică este rară, iar factorul cauzal este de asemenea necunoscut.
Cauze
Ce este metabolismul osos?
Pe lângă mișcare, oasele au multe alte funcții importante în corpul nostru. Ele asigură suportul mecanic al corpului, protejează organele vitale și acționează ca rezervor de calciu și fosfat.
Pentru ca oasele să îndeplinească aceste funcții pe tot parcursul vieții noastre, ele trebuie să fie capabile să se adapteze la schimbările de sarcină mecanică și să își mențină integritatea și rezistența.
Activitatea metabolică constantă a celulelor osoase servește acestui scop:
- Osteoblaste - Funcția lor principală este formarea și mineralizarea oaselor.
- Osteoclaste - Funcția lor principală este distrugerea osului prin enzime proteolitice.
Metabolismul osos este procesul de remodelare în care partea veche sau deteriorată a osului este îndepărtată și înlocuită cu os nou.
Întregul ciclu de remodelare osoasă este stimulat în primul rând de activitatea fizică.
Acesta durează aproximativ 4 luni și are 4 faze:
- Faza de activare - Osteoclastele imature vin la suprafața osului deteriorat.
- Faza de distrugere - Osteoclastele mature distrug (resorb) osul deteriorat.
- faza de inversare - Osteoclastele mor, osteoblastele imature se deplasează pentru a înlocui osul deteriorat
- faza de formare de os nou - Osteoblastele mature produc os nou, iar osteoblastele se mineralizează treptat și se transformă în celule osoase noi, care se transformă treptat în celule osoase.
Pentru ca procesul de remodelare osoasă să funcționeze corect, formarea osoasă mediată de osteoblaste trebuie să fie în echilibru cu distrugerea osoasă mediată de osteoclaste.
Acest echilibru este strict reglementat de:
- hormonul paratiroidian
- calcitonina
- calcitriol
- estrogeni
- hormonul de creștere
- insulină
- glucocorticoizi
- hormoni tiroidieni
- citokine inflamatorii
- nivelurile de calciu
- nivelurile de vitamina K2
- nivelul fosforului
Un dezechilibru în metabolismul osos apare atunci când oricare dintre acești regulatori este deficitar sau în exces din diverse motive.
Tabelul prezintă influența regulatorilor de bază ai metabolismului osos asupra activității celulelor osoase
| Regulator | Activitatea osteoclastelor | Activitatea osteoblastelor |
Hormonul paratiroidian
| ↑ | ↓ |
Calcitriol (1,25-dihidroxicolecalciferol)
| ↑ | ↓ |
Calcitonină
| ↓ | fără efect |
Tironine (hormon tireotropic, tiroxină și triiodotironină)
| ↑ | ↓ |
Estrogeni (estradiol, estronă și estriol)
| ↓ | ↑ |
Hormonul de creștere (somatotropină)
| fără influență | ↑ |
Insulină
| fără efect | ↑ |
Glucocorticoizi (cortizol, cortizon)
| ↑ | ↓ |
citokine inflamatorii (IL-1, IL-2, IL-6, IL-12, TNF-αși altele).
| ↑ | ↓ |
Ce legătură există între calciu, vitamina D și vitamina K2?
Oasele sunt cel mai mare rezervor de calciu din organism. Calciul se găsește în ele sub formă de hidroxiapatită, hidrogenofosfat de calciu și carbonat de calciu.
Pentru ca calciul din alimentație să ajungă în oase, este necesară prezența:
- forma activă a vitaminei D (calcitriol)
- vitamina K2
- osteocalcină
- celorlalți regulatori ai metabolismului osos menționați mai sus, în special hormonul paratiroidian și calcitonina
Calcitriolul se formează în rinichi din vitamina D3 (colecalciferol) prin acțiunea hormonului paratiroidian.
Calcitriolul are mai multe roluri indispensabile în organism, dintre care unul este acela de a crește absorbția calciului din intestine și de a reduce excreția acestuia în urină.
După ce calciul este absorbit de celulele intestinale (enterocite), intervine rolul vitaminei K2.
Vitamina K2 face parte dintr-o enzimă din corpul nostru numită gammaglutamil carboxilază, ceea ce îi permite să se asigure că osteocalcina este activată printr-un proces numit carboxilare.
Această osteocalcină carboxilată lucrează apoi cu calcitonina pentru a ajuta la formarea calciului direct în oase.
Acest lucru înseamnă că calciul preluat în organism nu va fi depozitat acolo unde nu ar trebui (de exemplu, în pereții vaselor de sânge), ci va fi utilizat cât mai eficient posibil pentru a construi masa osoasă.
Osteocalcina este o proteină produsă de osteoblastele mature, care face parte din matricea osoasă. Formarea osteocalcinei este promovată de calcitriol. Conform unor descoperiri recente, vitamina A promovează, de asemenea, formarea osteocalcinei.
Pentru mai multe informații despre vitamina A și efectul său asupra oaselor, consultați aici: VITAMINA A pentru o vedere bună? Unde este necesară?
simptome
Doare osteoporoza?
Nu la început.
În stadiile inițiale ale bolii, nu apare niciun simptom.
Mai târziu, pot apărea dureri de spate nespecifice, care se agravează la mișcare, de exemplu dureri de spate la schimbarea poziției corpului din culcat în șezut.
De asemenea, pot apărea dureri osoase care nu au o cauză evidentă, de exemplu, fără legătură cu o leziune osoasă anterioară.
Foarte adesea, primul semn de osteoporoză este o fractură, atunci când boala este deja pe deplin dezvoltată.
Fracturile oaselor afectate de osteoporoză apar chiar și cu o presiune foarte mică și în situații în care un os sănătos nu s-ar rupe.
Cele mai frecvente locuri de fractură sunt antebrațul, vertebrele și femurul.
Alte simptome ale osteoporozei care s-au dezvoltat deja includ:
- pierderea înălțimii corpului
- postură cocoșată
- slăbiciune fizică generală
Diagnostic
- examenul vizual, în timpul căruia sunt evaluați parametrii fizici ai pacientului
- măsurarea densității minerale osoase - densitometrie
- analize de sânge de laborator
- examen radiologic convențional (de exemplu, radiografii ale vertebrelor)
Ce este densitometria?
Densitometria este un test nedureros care determină densitatea minerală osoasă, numită densitate minerală osoasă (BMD).
Se efectuează într-o clinică de radiologie în ambulatoriu. În prezent, orice medic poate trimite o trimitere pentru acest test.
Trebuie să îndepliniți cel puțin unul dintre criteriile de indicație, care includ:
- Deficiență de estrogen pe termen lung
- tratament pe termen lung cu corticosteroizi, anticoagulante, antiepileptice, imunosupresoare, citostatice, hormoni tiroidieni sau alte medicamente care afectează metabolismul osos
- IMC < 19
- Femei cu vârsta peste 65 de ani și bărbați cu vârsta peste 70 de ani
- antecedente parentale de fractură de col femural
- prezența altor boli cronice care afectează dezvoltarea osteoporozei
- suspiciune de osteoporoză din radiografiile vertebrale
- fracturi datorate unui traumatism inadecvat și alte simptome caracteristice osteoporozei
Principiul densitometriei este măsurarea absorbției razelor X de către țesutul osos.
Rezultatul este o valoare a densității osoase exprimată în grame de materie minerală pe cm2 de os (g/cm2). Cu ajutorul densitometriei, medicul determină cantitatea de calciu prezentă într-un anumit os.
În densitometrie, doar oasele care au cea mai mare probabilitate de a se fractura sunt iradiate cu raze X. Cea mai frecvent utilizată metodă în densitometrie este absorbția cu raze X cu dublă energie (DXA).
Cea mai precisă vedere a densității osoase este oferită de densitometria centrală, care examinează coloana vertebrală femurală și partea superioară a femurului (femur proximal).
Rezultatele densitometriei - cum să le înțelegem?
Valoarea densității osoase obținută în urma examinării densitometrice trebuie convertită în scor T sau scor Z înainte de a se putea pune un diagnostic.
Scorul T reprezintă diferența dintre valoarea densității osoase a pacientului și valoarea medie a densității osoase măsurată la indivizi tineri sănătoși de același sex.
Tabelul prezintă gradul de osteoporoză definit de scorul T.
| Gradul de osteoporoză | T-score |
| 1. Osteoporoză incipientă (osteopenie) | Între -1 și -2,5 DS |
| 2. Osteoporoză | mai puțin de -2,5 DS |
| 3. Osteoporoză manifestă | mai mică de -2,5 DS + cel puțin 1 fractură inadecvată |
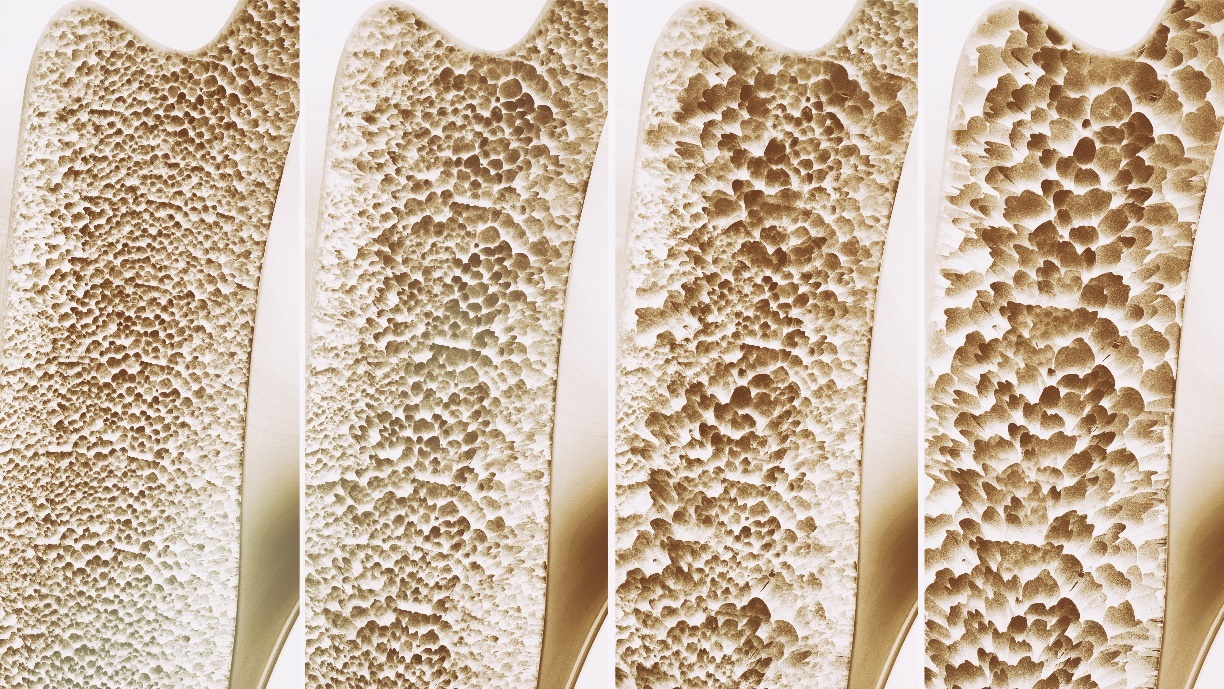
Dacă scorul T scade chiar și cu 1 unitate, riscul de fractură crește de până la două ori.
T-score-ul se determină la toți pacienții cu suspiciune de osteoporoză primară, adică la persoanele cu vârsta de peste 65 de ani și la femeile aflate în postmenopauză, indiferent de vârstă.
Scorul Z este o comparație între scorul T al pacientului și scorul T mediu al persoanelor sănătoase de același sex și vârstă.
Un scor Z-score mai mic de -2 este considerat un semn de avertizare a unei densități osoase reduse.
Z-score-ul se determină în special la copiii și pacienții tineri cu suspiciune de osteoporoză secundară.
În cazul în care osteopenia duce la...
Un scor T cuprins între -1 și -2,5 sau un scor Z sub -2 reprezintă o densitate osoasă redusă. Se numește osteopenie.
Osteopenia nu duce încă la fracturi inadecvate sau la alte probleme care apar în osteoporoza în toată regula. Prin urmare, osteopenia este considerată un precursor al osteoporozei sau osteoporoza incipientă care nu prezintă încă niciun simptom.
Dacă ați fost diagnosticat cu osteopenie, va trebui să vă supuneți unor controale densitometrice regulate. În același timp, va trebui să luați măsuri preventive adecvate. Prevenția poate împiedica adesea ca osteopenia să se transforme în osteoporoză.
Scorul osului trabecular (TBS)
Metoda DXA utilizată în cadrul examinării densitometrice poate fi folosită și pentru a calcula așa-numitul scor osos trabecular, care evaluează calitatea masei osoase independent de densitatea osoasă.
Acesta se concentrează pe microarhitectura osului, adică pe distribuția mineralelor în secțiuni osoase specifice, cel mai frecvent în coloana lombară.
Pe baza valorii TBS, se poate determina riscul de fractură. O valoare TBS mai mică de 1,32 definește o calitate redusă a oaselor și deteriorarea microarhitecturii osoase.
Calculatorul de risc de fractură FRAX
FRAX (Fracture Risk Assessment Tool) este un calculator computerizat dezvoltat de OMS, care evaluează riscul de fractură pe 10 ani la un pacient cu suspiciune de osteoporoză.
Este un chestionar în care pacientul răspunde la 11 întrebări de bază de diagnosticare privind factorii de risc pentru osteoporoză. Dacă pacientul are rezultate densitometrice, sunt 12 întrebări.
Pacientul poate completa gratuit acest chestionar prin intermediul site-ului sheffield.ac.uk. Cu toate acestea, interpretarea rezultatelor este de competența medicului.
Teste de sânge de laborator
Osteoporoza se caracterizează prin pierderea de matrice osoasă cauzată de un dezechilibru în metabolismul osos. Prin urmare, este posibilă evaluarea diferiților parametri biochimici din sânge pentru a reflecta orice modificări în activitatea metabolică a celulelor osoase.
Analizele de sânge pot ajuta, de asemenea, la excluderea altor boli care ar putea fi responsabile de apariția osteoporozei secundare.
În momentul diagnosticului, markerii enumerați în tabelul de mai jos sunt principalii care trebuie determinați la un pacient cu suspiciune de osteoporoză. Valorile de referință indicate se referă la persoanele cu vârsta de peste 50 de ani.
Markerii enumerați în tabel
| Marker | Abrevierea | Material de probă | Valori de referință |
| Număr de sânge | KO | sânge integral | Diverse |
| Glucoză | GLU | sânge integral | 3,3-5,5 mmol/l |
| Creatinină | KREA | Serum | Bărbați: 60-100 µmol/l Femei: 50-90 µmol/l |
| Albumină | ALB | Ser, plasmă | 36-45 g/l |
| Fosfatază alcalină | ALP | Serum, plasmă | Bărbați: 0,88-2,13 μkat/l Femei: 0,88-2,35 μkat/l |
| Alanină aminotransferază | ALT | ser, plasmă | Bărbați: 0,23-0,68 Femei: 0,12-0,52 |
| Gammaglutamiltransferaza | GMT, GGT | Serum, plasmă | Bărbați: 0,25-1,90 μkat/l Femei: 0,18-1,28 μkat/l |
| Proteina C reactivă | CRP | Serum, plasmă | < 5 mg/l |
| Factor reumatoid | RF | ser, plasmă | < 30 kIU/ml |
| Antistreptolizină O | ASLO | seric | < 200 UI/ml |
| Rata de filtrare glomerulară | GF | Serum | > 1,5 ml/s/1,73m2 |
| Electroforeza proteinelor | ELFO | ser | diverse |
| Fragmentul telopeptidic C-terminal al colagenului 1 | CTx-1 | Serum | Bărbați: 204,0-504,0 ng/l Femei: 330,0-782,0 ng/l |
| Osteocalcină | OC | Serum | Bărbați: 14,0-46,0 µg/l Femei: 13,0-43,0 µg/l |
| Propeptide de procolagen 1 | P1NP | Serum | 25,9-43,0 µg/l |
| Fracțiuni de fosfatază alcalină osoasă | bALP | Serum | Bărbați: 23,0-75,0 %. Femei: 20,0-74,0 %. |
| Vitamina D (total) | D | Serum, plasmă | 60,0-200,0 nmol/l |
| Calciu | Ca | seric | 2,15-2,51 mmol/l |
| Fosfor | P | seric, plasmă | Bărbați: 0,75-1,35 mmol/l Femei: 0,85-1,50 mmol/l |
| Hormon paratiroidian | PTH | Serum | 15,0-65,0 ng/l |
| Prolactină | PRL | Serum | Bărbați: 2,1-17,7 µg/l Femei: 2,0-29,2 µg/l |
| Hormonul tireotropic | TSH | Serum | 0,50-5,40 µIU/ml |
| Tiroxină liberă | fT4 | Serum | 11,6-22,7 pmol/l |
| Estradiol (la femei) | E2 | Serum | Diverse |
Ziua Mondială a Osteoporozei cade pe 20 octombrie. În această zi, multe unități și organizații din domeniul sănătății oferă conferințe sau examinări gratuite care vizează prevenirea și depistarea precoce a osteoporozei.
Consecințe, prognostic
Cea mai gravă consecință a osteoporozei este reprezentată de fracturile dureroase. În ceea ce privește prognosticul, fracturile de col femural sunt cele mai periculoase.
După o fractură de col femural, aproximativ 20% dintre pacienți mor în decurs de un an din cauza complicațiilor.
Alte consecințe ale osteoporozei includ durerea musculo-scheletală cronică și incapacitatea asociată de a desfășura unele activități normale. Acest lucru poate duce la retragere socială și dificultăți psihologice.
Se estimează că aproximativ una din trei femei și unul din cinci bărbați cu vârsta de peste 50 de ani vor suferi o fractură ca urmare a osteoporozei. Din cauza factorilor de mediu și nutriționali (de exemplu, lipsa luminii solare, a vitaminelor etc.), riscul acestor fracturi în Europa este cel mai ridicat în țările scandinave.
Prevenire
Ceea ce mănânci când ești tânăr te așteaptă când vei fi bătrân...
Pentru orice boală, baza prevenției este stilul de viață, care include o dietă sănătoasă și exerciții fizice.
În ceea ce privește osteoporoza, este foarte important să nu neglijați construirea masei osoase de la o vârstă fragedă.
În timpul adolescenței, formarea de oase noi depășește distrugerea oaselor. Acest lucru duce la creștere. În jurul vârstei de 25 de ani, atingem ceea ce se numește masa osoasă maximă. Acest lucru înseamnă că la această vârstă oasele noastre sunt în cea mai bună formă. În jurul vârstei de 35 de ani, masa osoasă începe să scadă în mod natural. Procentul de pierdere osoasă poate varia de la un individ sănătos la altul, în funcție de genetică, de stilul de viață sau de calitatea masei osoase acumulate la o vârstă fragedă.
Ce este bun pentru construirea masei osoase?
În primul rând, o alimentație variată și de calitate, care să asigure un aport adecvat de calciu, magneziu, vitaminele B și vitamina K2 din surse naturale.
De asemenea, este necesar să se asigure un aport suficient de vitamina D, care trebuie adesea susținut prin suplimente alimentare adecvate. Atunci când le luați, este necesar să urmați recomandările medicului sau ale farmacistului.
Citește și: Densitatea osoasă:care sunt valorile sănătoase la testare și cum să le creștem?
Exercițiile fizice regulate sunt, de asemenea, importante pentru dezvoltarea masei osoase. Intensitatea exercițiilor fizice trebuie adaptată vârstei și condiției fizice actuale. În special, sporturile de forță, cum ar fi antrenamentul cu greutăți, sunt cele mai eficiente.

La ce trebuie să fiți atenți?
Pentru a menține masa osoasă în cea mai bună stare posibilă, trebuie evitate în special următoarele activități:
- sedentarismul
- consumul excesiv de zahăr, care reduce absorbția calciului
- consumul excesiv de proteine animale, carne roșie și mezeluri, al căror metabolism crește eliberarea de calciu din oase
- consumul excesiv de sare, care crește excreția de calciu
- alcoolul, care reduce absorbția calciului
- fumatul, deoarece nicotina afectează negativ producția de hormon paratiroidian și echilibrul activității celulelor osoase prin diverse mecanisme
Cafeaua și osteoporoza - cum este de fapt?
Nu doar cafeaua, ci și alte băuturi populare cu cofeină au fost puse pe lista neagră de mulți ani în ceea ce privește impactul lor asupra sănătății oaselor.
Efectul negativ al cofeinei asupra metabolismului osos este legat în principal de efectul său diuretic, dar și de efectul său asupra receptorilor de vitamina D.
Creșterea diurezei (producția de urină) după ce se consumă o băutură cu cofeină crește excreția urinară de calciu. Efectul asupra receptorilor de vitamina D are, la rândul său, un impact negativ asupra absorbției calciului.
Acest lucru poate fi deosebit de problematic în cazul persoanelor care consumă doze mari de cofeină și care nu înlocuiesc pierderile de calciu prin alimentație, adică nu au o dietă echilibrată.
Prin urmare, consumul de doze mari de cofeină nu este recomandat pentru prevenirea și tratamentul osteoporozei.
Cu toate acestea, consumul de cafea în cantități rezonabile (de exemplu, 2 cești pe zi care conțin 8 g de cafea) nu are un efect semnificativ asupra osteoporozei.
Cum se trateaza: Osteoporoză
Tratamentul osteoporozei: medicamente, vitamine și minerale. Ce altceva va ajuta?
Arată mai multeOsteoporoză este tratat de
Alte nume
Resurse interesante
Recomandate